�mᝂ̏Ǐ������Ö��mᝃg���l���Ƃ́H�����o�H��������Ԃ͂ǂꂭ�炢�H<�摜��ʐ^>
���̃y�[�W�ł́A
- �m�(��������)�Ƃ́H
- �mᝂ̌����Ɗ����o�H
- �Ǐ���mᝃg���l���A��������
- �mᝂ̎��ÂƂ́I�H
- �mᝂ͎��R��������̂��H
�ɂ���������₷���܂Ƃ߂Ă��܂��B
���y�[�W�͈�Âɐ��ʂ������C�^�[��������₷�����d�_�Ɏ��M���A���T�C�g�ɂĊm�F�̏�A���J���Ă���܂��B�������m�����͕ۏႵ���˂邽�߁A�����܂ł��Q�l���x�ɂ����������B�C�ɂȂ�Ǐ���ꍇ�́A�܂��͕a�@����f���܂��傤�B
�X�|���T�[�����N
�m��i��������j�Ƃ́H
�u�mᝁv�Ƃ����͎̂�����Ȃ��a�����Ǝv���܂����A�u�_�j�i�q�[���_�j�j�v�����Ĕ��ǂ����畆�a�ł��B
�摜���p�Fhttps://www.scabies.jp/treatment_manualprint.shtml
�uᝁv�̎��������̂́A�u�^�ہE�����畆��S���Ɋ��Ĕ��ǂ���a�C�v�̈Ӗ��ł��邱�Ƃ������ł��B
�������mᝂɂ͓��ނ���A��͒ʏ���u�mᝁv�ł���A��������u�p���^�mᝁv�ƌĂ����̂ł��B
���̂Q��ނ̈Ⴂ��
- �m�
�ˏ��Ȃ��q�[���_�j�����邱�ƂŔ��ǂ���
- �p���^�m�
�ˑ����̃q�[���_�j�����邱�ƂŔ��ǂ���
�ł��B�܂�A���Ă���_�j�̐��ɂ���ĕ��ނ���Ă����Ƃ������ƂɂȂ�܂��B
�ߔN�A���{�ł��a�@��V�l�{��{�݁A����Ҏ{�݂Ȃǂł��W�c�����������A��������莋����Ă���a�C�ł�����܂��B
�����ẮA
�mᝂ̌����ɂ��Ăł��B
�X�|���T�[�����N
�mᝂ̌����́H
��قǐ��������Ƃ���A�mᝂ̌������u�q�[���_�j�v���畆�Ɋ������邱�Ƃő��B���A���ǂɎ���܂��B
�q�[���_�j�ɂ��ẮA����ł͂قƂ�nj��邱�Ƃ��ł��܂���B
�����琬���܂łɐ���������Ԃ͂��悻2�T�Ԃł����A�����Ɏキ�畆���甍������2�`3���ԂŎ��ɐ₦�܂��B
���̂��߁A
- �V��ӂ̊����Ȏq��
- �Ɖu�͂��������肵�Ă��鐬�l
�ł͊������Ă��ꎞ�I�ȏǏłāA����Ƃ͋C�t�����Ɏ��R�����i�����j���邱�Ƃ������ł��B
�������E�E�E ��������A���ł�����Ԃ̂���
�������V��ӂ��Ɖu�͂������Ă���V�l�̏ꍇ�́A�����畆�Ǐo�₷���Ȃ�܂��B
���Ǐ�͌�قǐ������܂�
�����o�H�́H
�����o�H���l����l�ւ̐ڐG�������قƂ���ŁA�܂���y�b�g��Q��ȂǂɊ����q�[���_�j���犴�������������Ă��܂��B
�ڐG��������Ȃ̂ŁA
- �z���
- �Ƒ�
- ���l
- ����
�ȂǁA���ڔ��Ɣ����G�ꍇ���@������ꍇ�ɂ͏\���Ȓ��ӂ��K�v�ł��B
�������u�q�[���_�j�v�͉��x�ω��ɂ��キ�A�l�̑̉��ȉ��ł͓������݂��Ȃ�A16�x�ȉ��ł͂قƂ�NJ������~���Ă��܂��܂��B
���������āA�ʏ�̐����̂Ȃ��ł������҂ׂ̗ɍ��������炢�ł͊������܂����B
���ӓ_�Ƃ��āA�J��Ԃ��ɂȂ�܂����ʏ�͊������Ă��ꎞ�I�Ȕ畆�Ǐ�����邾���ŏI���P�[�X�������̂ł����A����҂Ȃǔ畆�̖Ɖu�@�\���ቺ���Ă���Ƃ���ɏW�c�ł���ƁA�����I�Ȋ������N�������ƂɂȂ�܂��B
�a�@�⍂��Ҏ{�݂ȂǂŊ����Ⴊ��������Ă���̂����̉e���ł��B
���������nj����������{�����A���P�[�g�ł́A��s���̘V�l�Ō�{�݁i���ʘV�l�z�[������V�l�z�[���j�����悻60%�ŏW�c�����̌o���������Ƃ����������Ԃ��Ă����ƌ��\����Ă��܂��B
������
�u�mᝂ̏Ǐ�v�ɂ��Ăł��B
�X�|���T�[�����N
�mᝂ̏Ǐ�Ƃ́H
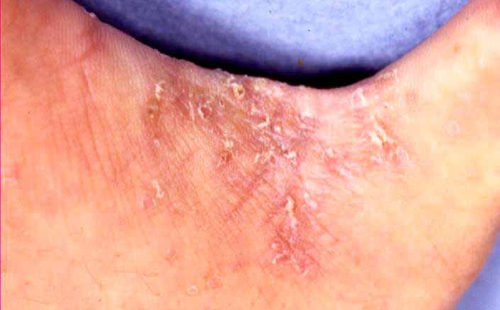
�����I�Ȃ̂͋����畆�Ǐ�ł���A��̓I�ɂ�
- �����
- ����
- ���
�Ȃǂł����A�V�l�̏ꍇ�͎��o�ǏR�����Ȃ邱�Ƃ�����܂��B
���̂��߁A�{�݂̐E����Ƒ����C�Â����ɏW�c�����ƂȂ�P�[�X�������悤�ł��B
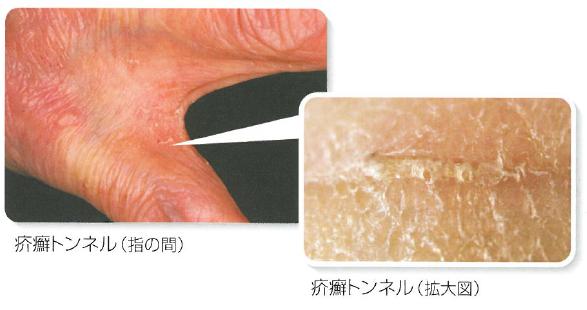
�mᝃg���l�������I
�q�[���_�j�͊���Ɓu�mᝃg���l���v�Ƃ������̂����Ȃ��瑝�B���Ă����܂��B
�摜���p�Fhttp://www.kaigo-hiwada.com/blog/001126.html
����͊p�����a�ɂ��āA�畆���łǂ�ǂ�q�[���_�j�������Ă����Ԃł��B
�q�[���_�j���̂͂قƂ�ǖڎ����邱�Ƃ��ł��܂��A�����mᝃg���l���͖ڎ��\�Ȃ̂Őf�f�̍ۂ̌��ߎ�ƂȂ�܂��B
���Ȃ݂ɁA�����q�[���_�j��
- �������Ȃ̂��ǂ���
- ���͂ǂ��Ȃ̂�
�ɂ���Ď��Õ��j���ς���Ă��܂��B
�������A�����Ă����Ԃ̃q�[���_�j�����o�ł���͔̂畆�Ȃł�60%���x�Ƃ���قǍ����͂Ȃ��A����̌������x�̌��オ�҂����Ƃ���ł��B
���݂̂Ƃ���A�������^����g�D�̈ꕔ���̎悵�āA�������Ŗڎ����āu�mᝃg���l�����Ɋ������Ă���_�j�����݂��Ă��邩�ǂ����v���m�F���邵�����ߎ肪�Ȃ��̂�����ł��B
�p���^�mᝂ̏ꍇ�ɂ́A����R���j�[�i�_�j�̋��Z�n�j�����ł��Ă��Ă��܂����Ԃ������đ��̕��ʂŃR���j�[���`�����邽�߁A����I�ɉ��x����������K�v��������܂��B
�V�l�ɑ����畆�����Ȃ̂ŁA�x�d�Ȃ錟���͊��҂ւ̕��S���������A�Ȃ��Ȃ��L���Ȋm��f�f���@���Ȃ��Ƃ����̂����̏�Ԃł��B
�������Ԃ͂���́H�I
�ʏ���mᝂ̏ꍇ�́A��������͑S���Ǐ���܂��A���̌���4�`6�T���ŋ�������݂��o����悤�ɂȂ�܂��B
�R���j�[���`������Ă���Ƃ���͌����J�����悤�ɂȂ�A���͂������ۂ��Ȃ��Ē��S���Ԃ����Ă���ꍇ������܂��B
����̊p���^�mᝂ̏ꍇ�́A��C�ɑ����̃q�[���_�j�Ɋ������邽�ߐ������Ԃ�4�`5���ƒZ���Ȃ�܂��B
�q�[���_�j�͒E����J��Ԃ����߁A���̔����k��r�������A�����M�[�̌����ƂȂ�܂��B
�����ẮA
�u�mᝂ̎��Áv�ɂ��Ăł��B
�X�|���T�[�����N
�mᝂ̎��ÂƂ́H
�mᝂ̎��Âł́A�����ƂȂ��Ă���q�[���_�j���쏜����ړI�Łu���Áv���s���܂��B
���̊��͔畆�̂���Ƃ���ł͂ǂ��ł�����̂ŁA�h���͎牺�̑S�g�ɂ��܂Ȃ��h��K�v������܂��B
�܂���������݂��邱�Ƃ��������߁A����݂ɑ��Ă͂���ݎ~�ߓ������^����܂��B
���^�����O�p��i�h���j
�t�F�m�g�����i�ی��K�p�j
�_�o�זE�̃i�g���E���C�I���`�����l���ɍ�p���āA�����ւ̌������ꎞ�j�Q���邽�߂̖�ł��B
����p�Ƃ��āA�畆���E�̋@�\��Q�Ȃǂ��m�F����Ă��܂��B
�C�I�E�i�ی��K�p�j
�q�[���_�j�ړI�A�ԐړI�ɎE�����߂̖�ł��B
����p�Ƃ��āA�玉���R���畆���Ȃǂ��m�F����Ă��܂��B
�L�@�C�I�E�i�ی��K�p�j
�q�[���_�j�ړI�A�ԐړI�ɎE�����߂̖�ł��B
����p�Ƃ��āA�玉���R���畆���Ȃǂ��m�F����Ă��܂��B
�������_�x���W���i�C���t�H�[���h�R���Z���g�����{������ŕی��K�p�j
�q�[���_�j�ւ̋�̓I�ȍ�p�ɂ��Ă͕s���ł����A���P���ʂ͊m�F����Ă��܂��B
����p�Ƃ��āA�����_�o��Q�E�畆�h�����Ȃǂ��������Ă��܂��B
�N���^�~�g���i���R�f�ÁF�ی��K�p�O�j
�q�[���_�j�ւ̋�̓I�ȍ�p�ɂ��Ă͕s���ł����A���P���ʂ͊m�F����Ă��܂��B
����p�Ƃ��āA�M���E�畆�h�����E�ڐG���畆���Ȃǂ��������Ă��܂��B
������i����ݎ~�߁j
�C�x�����N�`���i�ی��K�p�j
���̂Ƃ���A�mᝏǂ̋�������݂ɑ��ď����ł����͂���݂̂ƂȂ�܂��B
�X�e���C�h��p�͖Ɖu�͂�ቺ�����鋰�ꂪ���邽�߁A���̕a�C�ł̓��^�͕s�K�Ƃ���Ă��܂��B
����p�Ƃ��āA�����悤���i�Ǐ����̂ɁA�~�������Ȃ銴�o�j�̈ꎞ�I�ȑ����A�̋@�\��Q�A���Ő��畆�ǂȂǂ��������Ă��܂��B
�Ō��
�u�mᝂ͎��R��������́H�v�Ƃ����e�[�}�ɂ��Ăł��B
�X�|���T�[�����N
�mᝂ͎��R��������́H
�ʏ���mᝏǂł���A���R�����̉\���͏\������Ƃ���Ă��܂��B
�������A�ُ푝�B���Ă���u�p���^�mᝏǁv�̏ꍇ�́A���R�����͂Ȃ��Ȃ������߂Ȃ��ł��傤�B
���̂��߂ɁA��Ƃ��Ă����������������Â����ɏd�v�ƂȂ��Ă��܂��B
�q�[���_�j���������Ă��Ȃ���Ώ�L�̂悤�ȓ��Â͕s�v�Ȃ̂ł����A���݂̂Ƃ��낻�̊m��f�f���Ȃ��Ȃ�����ł��B
���̂��߁A�Տ���ɂ���ē��Â̗L���͕ς���Ă��܂��B
����p�������������߁A���^�ɂ͐T�d��v���܂����A���u���Ă��Ă͊����g�傪���O��������߁A���̔��f�͓���Ƃ��낾�ƌ�����ł��傤�B
�Ȃ��A��U�u�mᝂł��ˁB�v�Ɛf�f���ꂽ�ꍇ�i���łɎ������Ă���ꍇ�ł��j�ɂ́A���҂ƐڐG���������l�Ԃ͉\�Ȍ���S����������K�v��������܂��B
�i�f�@�����a�@�̃X�^�b�t���܂܂�Ă��܂��j
���̂��߂̃R�X�g���������Ă��邽�߁A�e�Ղȕa�C�ł͂Ȃ��ƌ�����ł��傤�B
�Ō�ɁI
�������ł����ł��傤���H
��ɍ���҂ɑ����a�C�ł͂���܂����A�W�c�����̊댯���������a�C�ł��B
����݂�A�i����ł����j�mᝃg���l���Ȃǂ̏Ǐ����ꂽ�ꍇ�A�Ȃ�ׂ����߂ɔ畆�Ȃ���f����悤�ɂ��܂��傤�B
�X�|���T�[�����N
�������ł������̕��ɓ͂��悤�A�V�F�A���Ē����܂��ƍK���ł��I
�c�C�[�g![]()

